CORRESPONDENCIA
E-mail: alcubierre82@gmail.com
RESUMEN
RESUM
ABSTRACT
Introducción
El desarrollo de las modernas técnicas de imagen como la Tomografía Computerizada (TC) y la Resonancia Magnética (RM) ha desempeñado un papel fundamental en el estudio de las patologías neuroftalmológicas, siendo imprescindibles para el diagnóstico etiológico y para la orientación pronóstica y terapéutica de un gran número de ellas.La RM orbitaria y cerebral, es la prueba princeps, por su inocuidad, gran capacidad multiplanar y excelente resolución espacial y de contraste tisular. No obstante, la TC presenta una importancia ineludible ya que sigue siendo superior a la RM en la evaluación de las estructuras óseas, detección de cuerpos extraños, calcificaciones y hemorragia aguda-subaguda. Esto, unido a su habitual mayor accesibilidad en las salas de urgencias, le otorga prioridad en determinadas ocasiones. Deben tenerse presente las distintas posibilidades que refuerzan la capacidad diagnóstica de ambas, como son el uso de contrastes intravenosos, y el estudio del árbol vascular de forma no invasiva, lo que reduce la necesidad de la práctica de la angiografía cerebral convencional diagnóstica, sin olvidar que ésta sigue siendo imprescindible como arma terapéutica. Otras técnicas de imagen, como la ecografía o la radiografía simple deben ser consideradas en ciertas ocasiones.
En este texto se revisan las principales indicaciones de las diferentes pruebas diagnósticas. Se recuerda que la base de una buena orientación diagnóstica pasa por una historia clínica detallada y un examen físico adecuado, planteando un diagnóstico diferencial. Cuanto más definido esté el diagnóstico diferencial, más apropiada será la imagen, reforzando el valor de someter al paciente a la prueba. Ambas técnicas, RM y TC, deben ser usadas en cualquier situación en las que puedan ser complementarias, y repetidas o extendidas si es necesario para obtener la información requerida. Sin embargo la exploración física repetida del paciente puede ser más valiosa que la obtención de pruebas de imagen tras la primera visita.
El papel del oftalmólogo es comunicar al radiólogo los hallazgos clínicos, la localización topográfica, diagnóstico diferencial y la urgencia de la solicitud de imagen. Así, ante unos determinados hallazgos, se plantea cuándo solicitar una prueba de neuroimagen y cómo, es decir, qué estamos buscando en ella, para aumentar su utilidad y disminuir los errores asociados a dicha petición.
Errores frecuentes
Wolintz et al agruparon los errores comunes en la demanda de pruebas de imagen:
1. Error al aplicar un estudio determinado
2. Uso inapropiado de un estudio determinado
3. Omisión de contraste endovenoso
4. Omisión de secuencias específicas
1. Fallo en detectar la lesión debido a información clínica equívoca
2. Rechazo de un diagnóstico clínico por ausencia de anomalía radiológica
3. Asunción de que una anomalía inesperada en la imagen se corresponde con la anomalía clínica
4. Fallo al considerar la falta de especificidad clínica de las anomalías de imagen
Características específicas
Aunque corresponde al radiólogo decidir las características específicas a la hora de aplicar el estudio de imagen solicitado, unas nociones básicas a la hora de considerar cuál es la mejor opción en cada caso son de ayuda para valorar con mayor precisión sus resultados.Resonancia magnética
-
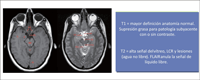
Las secuencias potenciadas en T1 y T2 se diferencian fácilmente observando el humor vítreo o el líquido cefalorraquídeo (LCR). Ambos presentan una alta señal en T2 (salvo en secuencias FLAIR: Fluid Attenuation Inversion Recovery; que es una secuencia potenciada en T2 con anulación de la señal del agua libre) (Figura 1).
Figura 1. Secuencia T1 (izquierda) y T2 (derecha) de la anatomia normal a la altura del mesencéfalo
- El detalle anatómico se obtiene fundamentalmente con las secuencias potenciadas en T1:
- En el estudio orbitario se utilizan secuencias con técnica de supresión grasa para reducir la señal de la grasa orbitaria y mejorar la visualización de patología subyacente que podría ocultarse por la hiperintensidad habitual de la grasa en T1. Se conoce con el nombre de STIR (Short T1 Inversion Recovery; o secuencia de anulación grasa). También es muy útil para valorar alteraciones de señal intrínsecas de la vía óptica y musculatura extraocular. De particular importancia son las secuencias T1 STIR tras la administración de contraste endovenoso para detectar la captación de contraste de lesiones situadas en el interior del tejido graso cuyo realce podría quedar enmascarado por el brillo de la grasa orbitaria (ej. en neuritis ópticas o en meningiomas de la vaina del nervio óptico).
- Con la técnica de supresión grasa pueden aparecer más artefactos en las imágenes por la presencia de cuerpos metálicos y por la proximidad de la interfase hueso-aire adyacente a los senos paranasales. La revisión de otras secuencias y la ausencia de correlación clínica confirman la presencia de artefactos.
-
Las secuencias potenciadas en T2 tiene un contraste “invertido” respecto a las secuencias T1. Son de mayor utilidad para valorar la patología, que generalmente se observa hiperintensa o de alta señal (edema, desmielinización o tumores, etc.).
- Las lesiones adyacentes a los ventrículos pueden ocultarse por la hiperintensidad del LCR, por lo que se visualizarán mejor con la secuencia FLAIR. Esta secuencia forma parte del protocolo habitual para estudio de cráneo y resulta muy útil en la identificación de lesiones desmielinizantes. No se debe confundir la secuencia FLAIR (T2) con las secuencias T1, ya que en ambas el LCR aparece hipointenso.
- El uso de contraste endovenoso (gadolinio en RM) es obligado para prácticamente todas las patologías neuro-oftalmológicas. El realce con gadolinio de una lesión desmielinizante indica actividad de la misma.
Tomografía computerizada
La TC se considera la técnica de imagen de elección ante la sospecha de hemorragia aguda o subaguda, en traumatismos óculo-órbito-craneales por su alta sensibilidad para detectar fracturas, enfisema o cuerpos extraños, en patología inflamatoria orbitaria aguda (celulitis, abscesos), en lesiones óseas (displasia fibrosa, hiperostosis o destrucción ósea) así como en lesiones calcificadas. En patología intraocular con calcificaciones (drusas, retinoblastoma, osteoma coroideo) la ecografía ocular tiene mayor utilidad.El uso de contraste yodado intravenoso está indicado en la mayoría de lesiones expansivas, excepto cuando la TC es un estudio complementario a la RM para la evaluación de las estructuras óseas o para descartar la presencia de calcificaciones. Su principal desventaja es el empleo de radiaciones ionizantes.
AngioRM y AngioTC
Actualmente ambas técnicas se utilizan para el estudio de las arterias del polígono de Willis y de la circulación extracraneal, así como del sistema venoso. Ambas requieren un procesamiento posterior para obtener imágenes del árbol vascular similares a las de la angiografía por cateterismo. Sus principales indicaciones son:- Parálisis III par craneal por sospecha aneurisma de la comunicante posterior (ver más adelante).
- Sospecha de malformación arterio-venosa (MAV), fístula dural o carótido-cavernosa.
- Sospecha de enfermedad carotídea (disección, estenosis, oclusión).
- Sospecha de trombosis de senos venosos.
- Accidentes isquémicos transitorios hemisféricos, hemianopsias homónimas, pérdida visual transitoria (amaurosis fugax), e infartos corticales completos.
AngioRM y angioTC presentan una sensibilidad y especificidad equiparables. Para el paciente resulta más cómodo el estudio combinado RM/AngioRM que es más fácilmente aplicable que RM/AngioTC. La elección inicial dependerá en muchos casos de la institución y la experiencia con una u otra técnica. Las principales ventajas de la angio-RM son la ausencia de exposición a radiación ionizante y la no utilización de contraste yodado. Los estudios de angio-RM pueden realizarse mediante diferentes técnicas: time o flight (TOF), contraste de fase (PC) (ambas sin contraste) y angio-RM con gadolinio. Por su parte, la angioTC consigue mayor resolución espacial en el plano de adquisición (axial), su obtención es más fácil y más rápida por lo que habrá menos artefactos por movimientos y será muy útil en pacientes no colaboradores. Además permite valorar la pared vascular (placas de ateroma-calcificaciones), lo que no es posible con la RM. A pesar de que el desarrollo de estas tecnologías proporciona una alta rentabilidad diagnóstica, el gold standard para la detección de aneurismas intracraneales sigue siendo la angiografía por cateterismo. Se recurrirá a ella en casos de sospecha muy elevada con resultados negativos o no concluyentes en estas pruebas no invasivas.
Contraindicaciones
Las contraindicaciones de la pruebas de imagen se resumen en la Tabla 1.

Tabla 1.
Patología del nervio óptico
Edema de papila bilateral
Antes de solicitar pruebas de imagen, se debe descartar la hipertensión arterial maligna, trastorno que requiere tratamiento urgente. En el resto de casos de edema de papila bilateral, la orientación como papiledema, pseudopapiledema o neuropatía óptica bilateral se sustenta en los datos clínicos asociados para la petición de las pruebas de imagen (edad, sexo, presencia de cefaleas, instauración de la clínica, episodios de pérdida visual transitoria, agudeza visual, defectos de visión cromática o de campo visual).- Neuropatía óptica bilateral con edema (ver apartado “Edema de papila unilateral”)
- Pseudopapiledema, drusas del nervio óptico y otras causas
Las drusas son concreciones globulares situadas en la cabeza del nervio óptico que pueden crecer y calcificarse con el paso del tiempo. La TC orbitaria puede mostrar calcificaciones, pero la ecografía ocular es una prueba mucho más sensible y eficaz, por lo que constituye la prueba de elección. El diagnóstico de otras causas de pseudopapiledema (elevación nasal del disco, disco repleto del hipermétrope, tracción hialoidea, presencia de fibras de mielina, tejido glial peripapilar), se realiza con la oftalmoscopía y no está indicado realizar pruebas de neuro-imagen.
- Papiledema
El papiledema, por definición, es el edema de papila producido por el aumento de presión intracraneal (PIC). La RM craneal es la prueba de elección para su estudio causal, pero el carácter urgente de esta patología hace que habitualmente sea una TC craneal el primer paso en el protocolo diagnóstico. La TC tiene más utilidad en el caso de que se aprecien hemorragias en el fondo de ojo, pues permite identificar rápidamente un sangrado intracraneal agudo (Figura 2).
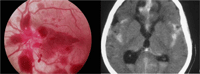
Figura 2. Borramiento papilar con múltiples hemorragias retinianas adyacentes (izquierda) y hemorrragia subaracnoidea en TC (derecha)
Si existe la sospecha de una trombosis venosa se completará el estudio con una angio-TC venosa, y en su defecto mediante RM. Cuando se descarta la presencia de una masa intracraneal es preciso realizar una punción lumbar para medir la PIC y analizar el líquido cefalorraquídeo (LCR) La RM craneal mantiene su valor, principalmente en casos atípicos de supuesta hipertensión intracraneal idiopática. La RM espinal está indicada en los casos de papiledema con presencia de células patológicas o aumento de proteínas en el LCR, cuando existen síntomas que orientan a patología medular o cuando las pruebas anteriormente mencionadas son normales (Figura 3).
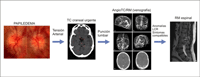
Figura 3. Algoritmo diagnóstico para el uso de pruebas de neuroimagen tras el diagnóstico de papiledema
Edema de papila unilateral
Los procesos que cursan con esta alteración del fondo de ojo y se acompañan de pérdida visual a considerar son:- Neuropatía óptica anterior aguda
Se presenta como una pérdida visual brusca e indolora, y su origen es isquémico microvascular. En estos casos no se requerirán pruebas de imagen, si bien deben considerarse otras etiologías cuando la presentación o la evolución son atípicas.
Los criterios para solicitar una prueba de imagen (RM craneal y orbitaria) en una neuropatía óptica anterior aguda son:
- Edad menor de 45 años
- Ausencia de factores de riesgo cardiovascular
- Antecedente de neoplasia
- Síntomas y signos neurológicos acompañantes (parestesias, disestesias, alteraciones en otros nervios craneales)
- Persistencia o progresión del edema más allá de 6-8 semanas tras la instauración del cuadro
Es de gran valor la evolución de la papila contralateral. Si se evidencia palidez o atrofia sin una causa conocida, podríamos estar frente a un síndrome de Foster-Kennedy, un tumor de fosa anterior que produce la compresión directa del nervio con atrofia y edema del contralateral por hipertensión intracraneal.
- Neuritis óptica anterior / papilitis
Se presenta con pérdida visual, defecto pupilar aferente y dolor periorbitario que aumenta con los movimientos oculares asociado a edema de papila. El estudio se dirige a las enfermedades desmielinizantes, principal etiología de las neuritis. La prueba de imagen de elección es la RM craneal y orbitaria con finalidad diagnóstica, pronóstica (mayor riesgo de desarrollar esclerosis múltiple si aparecen lesiones características), y evolutiva (el realce de las lesiones con contraste sugiere enfermedad en fase aguda). Las secuencias FLAIR son las más adecuadas para mostrar las lesiones desmielinizantes (Figura 4). La RM orbitaria puede obviarse en casos muy típicos de neuritis con lesiones desmielinizantes en la RM craneal.
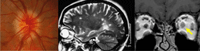
Figura 4. Izquierda: edema de papila en neuritis óptica típica. Centro: lesiones desmielinizantes en RM craneal (T2). Derecha: engrosamiento del nervio óptico izquierdo en RM orbitaria (T1)
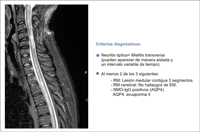
En los casos atípicos sigue estando indicada una RM craneal y orbitaria, asociando otras pruebas complementarias según la sospecha diagnóstica (serologías, marcadores de autoinmunidad, punción lumbar, etc.). Las secuencias T1 con supresión grasa son las más adecuadas para apreciar el realce en la porción orbitaria del nervio óptico. La RM espinal se indica por la sospecha de neuromielitis óptica: episodios recurrentes de neuritis óptica anterior o retrobulbar con menor recuperación visual de lo esperado, asociados o no a mielitis transversa, y cuya RM craneal no es compatible con esclerosis múltiple (EM) (Figura 5).
Figura 5. Neuromielitis óptica
- Oclusión de vena central de la retina
El diagnóstico es clínico, aunque existen casos atípicos asociados a procesos retrobulbares infiltrativos que deben ser estudiados con RM de cráneo y órbita:
- Paciente joven sin factores de riesgo cardiovascular.
- Signos de oclusión arterial asociados (típico de gliomas malignos, aunque no exclusivo).
- Signos orbitarios (proptosis, congestión, oftalmoplejía).
Neuropatía retrobulbar aguda
Se presenta con pérdida visual brusca, discromatopsia, y defecto pupilar aferente. La exploración del fondo de ojo es normal en fase inicial y se instaurará palidez papilar pasadas las 4-6 semanas. El diagnóstico diferencial incluye un amplio número de procesos entre los que se destacan:- Neuritis óptica retrobulbar
Es la más frecuente de las neuropatías retrobulbares y su principal etiología es inflamatoria o desmielinizante. Su manejo en cuanto a pruebas de imagen es el mismo que en las neuritis ópticas anteriores.
- Neuropatía óptica por irradiación
- Compresiva (ictus hipofisario/ aneurisma/ mucocele)
- Neuropatía óptica traumática
El traumatismo indirecto puede lesionar la porción anterior nervio óptico (avulsión o rotura del fascículo), o la posterior. Esta última es más frecuente y se acompaña de fondo de ojo normal en fase inicial. La TC orbitaria y craneal permite detectar fracturas o lesiones susceptibles de tratamiento (hematomas subperiósticos o de la vaina del nervio óptico) (Figura 6).
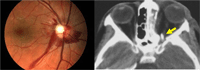
Figura 6. Neuropatía óptica traumática (izquierda). TC orbitaria (derecha): fragmento óseo libre intraconal
- Neuropatía óptica isquémica posterior
Es un diagnóstico de exclusión, por lo que es obligado descartar causas compresivas, inflamatorias o infiltrativas mediante el estudio de imagen de órbita y SNC (TC o RM). La arteritis de células gigantes y la causa hipotensiva se diagnostican mediante un cuadro clínico compatible y se confirman con los estudios de laboratorio o biopsia de la arteria temporal.
Palidez papilar
Múltiples procesos patológicos que afectan la vía óptica anterior conducen a la atrofia del nervio óptico, que se manifiesta con palidez papilar, sectorial o difusa, y en ocasiones con excavación. Si la causa es conocida por el examen clínico o por la historia previa (neuropatías tóxico-metabólicas, hereditarias, o retinopatías) no será necesaria la neuroimagen salvo que sea de interés en el seguimiento evolutivo. En estos casos, un estudio analítico, genético, o pruebas electrofisiológicas deben preceder a la prueba de imagen. Sin embargo, la RM orbitocraneal es la prueba que más información aportará en casos en los que no hay antecedentes causales o la historia es poco concluyente, ante posibles causas compresivas, infiltrativas o inflamatorias. La normalidad de la misma o el hallazgo únicamente de signos de atrofia (reducción del complejo vaina-nervio, espacio de LCR visible) sugiere etiología toxico-nutricional o hereditaria.Anomalías congénitas
La asociación de las anomalías congénitas del disco óptico con otras alteraciones neurológicas y/o sistémicas condiciona la necesidad de pruebas de neuroimagen. En ocasiones incluso puede resultar complicado el diagnóstico correcto del tipo de anomalía del disco óptico detectada.- El disco óptico pequeño (hipoplasia del nervio óptico) se asocia con diversas malformaciones en los hemisferios cerebrales, infundíbulo hipofisario y estructuras de la línea media (septum pellucidum, cuerpo calloso).
- La anomalía de morning glory con frecuencia se presenta asociada al encefalocele transesfenoidal (Figura 7). Éste también se manifiesta junto con discos ópticos displásicos y anomalías retinocoroideas infrapapilares en forma de V o de reguero. La enfermedad de Moyamoya es una vasculitis cerebral rara que también se asocia a esta anomalía papilar.
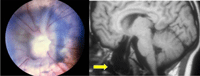
Figura 7. Anomalía de morning glory con encefalocele transesfenoidal asociado
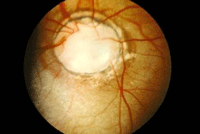
Figura 8. Coloboma
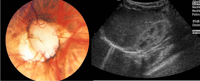
Figura 9. "Vacant disc" asociado a hipoplasia renal (ecografía renal)
- El coloboma del nervio óptico (Figura 8) o el estafiloma no suele acompañarse de alteraciones del sistema nervioso central, con lo que no estaría indicada ninguna prueba de neuroimagen.
- Un caso particular es el de disco óptico vacío (“Vacant disc”). Se presenta de forma bilateral con discos excavados y anomalías en el origen de los vasos centrales en el contexto del síndrome papilorrenal. No requiere neuroimagen, pero sí la realización de una ecografía doppler renal para el estudio de anomalías estructurales en el aparato urinario como la hipoplasia renal (Figura 9).
Tumores del nervio óptico
La presentación clínica de los tumores del nervio óptico es variada (atrofia papilar, edema de disco, síndrome quiasmático, pérdida visual o ambliopía, exoftalmos, alteraciones de la motilidad, pérdidas visuales transitorias…). En todos los casos las pruebas de neuroimagen orbitocraneal son cruciales en el diagnóstico y el seguimiento evolutivo. Habitualmente se trata de gliomas benignos del nervio óptico (sobre todo en infancia/adolescencia) o de meningiomas de la vaina del nervio óptico. Repasamos las características radiológicas principales de ambos (Figura 10):
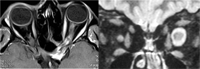
Figura 10. Imágenes de RM: meningioma de la vaina del nervio óptico izquierdo (izquierda) y glioma de nervio óptico izquierdo (derecha)
-
Glioma del nervio óptico:
- La TC muestra un engrosamiento isodenso del nervio, con frecuencia fusiforme. Puede haber agrandamiento del canal óptico, de la silla turca, y también del quiasma y del nervio contralateral (aun sin afectación clínica).
- En RM el engrosamiento del nervio es iso- o hipointenso en T1 e isointenso en T2, excepto si existe gliomatosis aracnoidea periférica o degeneración quistica, que se presentará con hiperintensidad en T2. Puede presentar áreas de alta señal en T1 por degeneración mucinosa y el realce con el contraste es variable.
-
Meningioma:
- En TC, se aprecia un engrosamiento isodenso o hiperdenso tubular del nervio afecto. Puede haber calcificaciones en la forma psamomatosa.
- En RM, son isointensos tanto en T1 como en T2, y presentan un realce muy destacado tras la administración de contraste, a diferencia de los gliomas.
Patología de la vía visual
Los procesos patológicos que afectan al quiasma o a la vía visual retroquiasmática se manifiestan mediante defectos campimétricos. El estudio de neuroimagen es obligado para el diagnóstico etiológico. La RM craneal con contraste ofrece mayor rendimiento diagnóstico en la mayoría de ocasiones. De nuevo, en casos urgentes, una TC craneal con contraste está indicada si no se dispone de RM. Es de gran importancia proporcionar al radiólogo la localización de sospecha de la lesión:
- Escotoma juncional. Una afectación difusa del campo visual (CV) de un ojo asociado a un escotoma en el CV temporal superior del ojo contralateral indica lesión en la unión del nervio óptico con el quiasma (neuropatía óptica distal o síndrome del quiasma anterior) (Figura 11).

Figura 11. Depresión generalizada ojo izquierdo y escotoma temporal superior ojo derecho, indica lesión en unión nervio óptico con quiasma
- Defectos quiasmáticos. El defecto típico de lesión quiasmática es una hemianopsia bitemporal heterónima. Si ésta es de predominio superior, la sospecha corresponde a lesiones que comprimen el quiasma desde abajo (ej. adenoma de hipófisis), y si es inferior, a lesiones supraquiasmáticas (ej. craneofaringioma), sin olvidar la posibilidad de quiasmopatías intrínsecas (tumorales o inflamatorias). En casos de larga evolución puede observarse la atrofia en banda o en pajarita en ambos discos ópticos. Si la hemianopsia se presenta de manera súbita, acompañada de cefalea intensa y/o náuseas y vómitos, u oftalmoparesia hay que descartar la apoplejía o ictus hipofisario. Se debe realizar una RM o TC craneal urgente ya que este proceso requiere tratamiento quirúgico inmediato (Figura 12).
.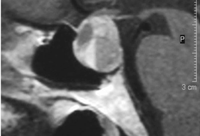
Figura 12. Apoplejía hipofisiaria. Nivel de hiper/hipointensidad provocado por sangrado agudo (cuando el paciente está en decúbito)
- Defectos retroquiasmáticos. La alteración campimétrica habitual es la hemianopsia homónima. Sus características y asociación a otras anomalías exploratorias permiten apuntar a la localización de la lesión en la RM:
- Síndrome de cintilla óptica. Asocia una hemianopsia homónima, que suele ser poco congruente con una atrofia óptica en banda yDPAR contralateral y atrofia óptica temporal homolateral a la cintilla afecta (Figura 13).
Figura 13. Hemianopsia homónima izquierda secundaria a comprensión de cintilla óptica derecha por malformación arteriovenosa. Asociaba DPAR izquierdo y atrofia óptica difusa ojo derecho y en banda ojo izquierdo
- Lesión del cuerpo geniculado lateral. El defecto del campo visual es el de sectoranopsia homónima, aunque también se han observado en lesiones parciales de las cintillas o de la parte anterior de las radiaciones ópticas. No aparecen alteraciones de los reflejos pupilares ni atrofia óptica posteriormente a esta localización.
- Radiaciones ópticas. La lesión en las radiaciones ópticas se manifiestan como cuadrantanopsia homónima contralateral al lado afecto. Orientan a localización en el lóbulo temporal si son de predominio superior, y hacia el lóbulo parietal si son de predominio inferior.
- Lóbulo occipital. Se producen defectos homónimos (hemi o cuadrantanopsias) muy congruentes, que presentan un claro valor localizador en casos en los que muestran respeto macular aunque no siempre está presente. Los casos de afectación del polo occipital (representación foveal) presentarán un escotoma central hemianóptico.