
Volumen 21 - Número 2 - Junio 2013
Pars planitis en la edad pediátrica
J. Díaz Cascajosa1,2, J. Català Mora1
1Hospital de Sant Joan de Déu. Esplugues de Llobregat. Barcelona
2Hospital de la Santa Creu i Sant Pau. Barcelona
2Hospital de la Santa Creu i Sant Pau. Barcelona
CORRESPONDENCIA
Jesús Díaz Cascajosa
Servicio de Oftalmología. Hospital de Sant Joan de Déu
Passeig Sant Joan de Déu, s/n
Esplugues de Llobregat, 08950 Barcelona
E-mail: jdiazc@hsjdbcn.org
Servicio de Oftalmología. Hospital de Sant Joan de Déu
Passeig Sant Joan de Déu, s/n
Esplugues de Llobregat, 08950 Barcelona
E-mail: jdiazc@hsjdbcn.org
RESUMEN
La pars planitis se define como una uveítis crónica con inflamación predominante en vítreo, retina periférica y pars plana, con snowballs y/o snowbanking y en ausencia de enfermedad sistémica. Constituye una importante causa de uveítis en edad pediátrica. Sin tratamiento presenta complicaciones potencialmente graves. La aparición de nuevo arsenal terapéutico (fármacos anti-TNF, cirugía vitreoretiniana…) ha mejorado en los últimos años el pronóstico visual de estos niños.
RESUM
La pars planitis es defineix com una uveïtis crònica amb inflamació de predomini a vitri, retina perifèrica i pars plana, amb snowballs i/o snowbanking i en absència de malaltia sistèmica associada. Constitueix una important causa d’uveïtis en edat pediàtrica. Sense tractament presenta complicacions potencialment greus. L’aparició de noves eines terapèutiques (fàrmacs anti-TNF, cirurgia vitreoretiniana...) ha millorat als últims anys el pronòstic visual d’aquests nens.
ABSTRACT
Pars planitis is defined as an idiopathic chronic intermediate uveitis, with snowballs or snowbank formation and in the absence of systemic disease or associated infection. It is an important cause of pediatric uveitis. Without treatment the disease can cause vision-threatening complications. The new therapeutic options (anti-TNF drugs, vitreoretinal surgery...) have improved the visual prognosis of these children.
Introducción
La definición de pars planitis ha sido largamente controvertida. Clásicamente se reservaba el término “pars planitis” sólo al subgrupo de uveítis intermedias en que se detectaba snowbanking, pero desde el año 2005 y según los criterios acordados por el grupo de consenso SUN (Standardization of Uveitis Nomenclature) se denomina uveítis intermedia al subgrupo de uveítis en el que el vítreo es el principal sitio de inflamación, y pars planitis al subgrupo de uveítis intermedias en que aparecen snowballs y/o snowbanking en ausencia de infección asociada o patología sistémica1.La pars planitis en edad pediátrica constituye una patología con una evolución natural agresiva, pudiendo presentar complicaciones potencialmente graves para la visión. La aparición de nuevas herramientas terapéuticas ha mejorado radicalmente el pronóstico visual en los niños afectos de la enfermedad.
Epidemiología
Existen escasos datos sobre la epidemiología de la pars planitis, pero su incidencia se estima en 1,5 casos por 100.000 habitantes/año2. En centros de referencia suponen un 10-20% de las uveítis pediátricas. Parece existir dos picos de incidencia, en infancia y en adultos jóvenes, que presentan un curso clínico muy diferenciado, siendo generalmente más agresivas las pars planitis en edad pediátrica. La edad media de aparición se estima en los 22,6 años3. Se han descrito asociaciones con algunos haplotipos HLA (HLA-A28, HLA-DR15...) aunque estudios realizados en nuestro medio no han confirmado este supuesto4.Clínica
La principal manifestación clínica de la pars planitis pediátrica es la disminución de agudeza visual progresiva, que en ocasiones, especialmente en niños menores de 6 años, puede detectarse de forma casual en exploración rutinaria. La pérdida de visión brusca en algunos casos puede ser secundaria a la aparición de complicaciones secundarias a la enfermedad, como hemovítreo o desprendimiento de retina. En niños mayores son frecuentes las miodesopsias. En nuestra serie en tres casos el motivo de consulta fue la aparición de opacidades corneales visibles macroscópicamente.La exploración biomicroscópica cuidadosa es básica para establecer la sospecha clínica de la pars planitis, pues las alteraciones corneales podrían ser más frecuentes de lo reportado hasta la fecha. Khodadoust describió en 1986 una endoteliopatía de posible origen autoinmune en algunos pacientes con pars planitis, aunque en estudios posteriores no se ha observado habitualmente. En nuestra serie el 27% de ojos con criterios de pars planitis presentaban en el momento diagnóstico algún grado de endoteliopatía, que ocasionaba en algunos casos la aparición de edema corneal e incluso leucomas corneales de predominio inferior (Figura 1 y Figura 2). Otra manifestación corneal en casos de larga evolución es la aparición de queratopatía en banda.

Figura 1. Endotelitis inferior con imagen en “línea de Khodadoust”.
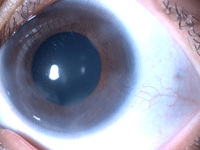
Figura 2. Leucomas corneales secundarios a edema corneal crónico secundario a endotelitis en niño de 6 años con criterios clínicos de pars planitis.
Generalmente en cámara anterior la celularidad es escasa o ausente. Es habitual observar celularidad en vítreo anterior, el grado de la cual es de suma importancia para monitorizar la actividad de la enfermedad.
En casos de larga evolución puede aparecer catarata, secundaria a la inflamación ocular crónica y a la terapia corticoidea. También es frecuente la opacificación de la hialoides anterior, que puede ocasionar duda diagnóstica con la opacidad subcapsular posterior.
La exploración de fondo de ojo suele evidenciar la presencia de vitritis, que en casos severos puede dificultar la visualización del snowbanking y los snowballs. Los snowballs (Figura 3) constituyen agregados de células epiteloides y células gigantes multinucleadas, y generalmente predominan en vítreo inferior. El snowbanking (Figura 4), aunque tradicionalmente descrito como una exudación de la pars plana y la retina periférica, está constituido por proliferación fibroglial y es más frecuente en periferia inferior5. La observación del snowbanking se puede realizar con oftalmoscopia indirecta sin el uso de lente, observándose la pérdida del reflejo naranja al hacer mirar al niño hacia abajo. La oftalmoscopia indirecta con indentación (que en ocasiones precisa de anestesia general para su realización) puede ser necesaria en casos menos evidentes. Otros hallazgos en fondo de ojo incluyen la presencia de vasculitis periférica de predominio venoso, papilitis (Figura 5), membranas epiretinianas, retinosquisis periféricas (Figura 6) (24% de ojos en nuestra serie), fibrosis de la hialoides posterior peripapilar y edema macular (que constituye la principal causa de pérdida visual en estos pacientes).
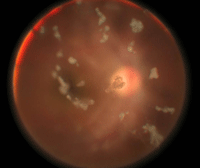
Figura 3. Snowballs.
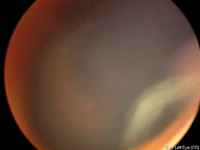
Figura 4. Snowbank observado mediante indentación escleral.
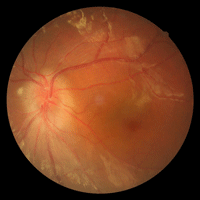
Figura 5. Papilitis y edema macular en niña con pars planitis bilateral.
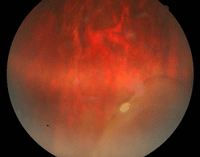
Figura 6. Retinosquisis en periferia inferior en niño con pars planitis.
Diagnóstico diferencial
Se ha de establecer el diagnóstico diferencial de la pars planitis con otras causas de vitritis en la infancia. El síndrome mascarada más temido en pediatría es el infrecuente retinoblastoma infiltrativo difuso, así ante una vitritis de evolución tórpida es imprescindible la realización de pruebas complementarias para detectar la presencia de calcio intraocular (ecografía, TAC...). Aun así esta variante de retinoblastoma puede presentar calcificaciones mínimas o incluso ausentes, por lo que en casos de alta duda diagnóstica la determinación de LDH en humor acuoso puede resultar de utilidad6.Otros cuadros que deben considerarse son la toxocariasis (especialmente en su forma clínica de endoftalmitis crónica), la toxoplasmosis ocular, la enfermedad de Lyme, etc. La realización de serologías para descartar estas infecciones puede estar indicada en casos de duda diagnóstica.
La relación entre la pars planitis en la infancia y la esclerosis múltiple sigue siendo motivo de controversia. Aunque existen largas series publicadas donde se ha establecido la relación entre esclerosis múltiple y pars planitis en adultos7, tan solo se han reportado casos aislados en niños, con la aparición de placas de desmielinización años después del diagnóstico de la inflamación ocular.
Tratamiento
La escalera terapéutica en el manejo de la pars planitis pediátrica continua siendo controvertida. En casos con inflamación leve, buena agudeza visual y ausencia de edema macular puede ser suficiente la observación. El tratamiento corticoideo es el de primera elección en casos más severos. A pesar de que el uso de corticoides subtenonianos es para la mayoría de autores de elección en la uveítis intermedia del adulto, su uso en edad pediátrica está discutido dada la alta frecuencia de hipertensión ocular y glaucoma (además de por la necesidad de realizar el tratamiento bajo anestesia general y la dificultad de controlar la PIO en niños pequeños). También han de considerarse las implicaciones de la aparición de catarata en edad pediátrica (pérdida de acomodación con necesidad de gafa bifocal, riesgos de implantar lente intraocular en ojos con potencial de inflamación crónica, etc.). Estos factores condicionan que algunos autores aboguen por el uso de corticoides sistémicos, minimizando el uso de perioculares. Los corticoides sistémicos son altamente efectivos en la disminución de la inflamación pero en niños han de emplearse el mínimo tiempo posible dados los potenciales efectos secundarios (trastornos conductuales, necrosis aséptica de la cabeza del fémur y osteoporosis, entre otros). Es por eso que en casos severos bilaterales se introduce terapia inmunomoduladora de forma prácticamente simultánea (tras estudio de función hepática) para de esta forma poder realizar una pauta descendente más rápida de corticoide.El metotrexate ha demostrado buena tolerancia y efectividad en niños con inflamación vítrea severa, permitiendo un descenso del tratamiento corticoideo en 6-8 semanas. Generalmente se utilizan dosis de 15mg/m2 a la semana, de forma oral o subcutánea (de elección si aparece intolerancia digestiva o si se precisan dosis más altas), suplementado con ácido fólico. Es preciso el control trimestral de la función hepática.
La aparición de fármacos biológicos, en especial de los anti-TNF, ha permitido disponer de un nuevo arsenal terapéutico en el manejo de la pars planitis. Algunos autores han reportado buena respuesta y buena tolerancia al adalimumab en niños afectos de pars planitis8. El infliximab también presenta buena efectividad, pero presenta inconvenientes como la vía de administración (infusión endovenosa) y el riesgo de reacciones anafilácticas al tratarse de un anticuerpo quimérico. En casos bilaterales con mal control con metotrexate o intolerancia al mismo el adalimumab subcutáneo podría ser una buena alternativa. Ha de descartarse previo al inicio del tratamiento la infección tuberculosa, y se han de evitar durante el mismo las vacunas con virus vivos. Los fármacos anti-TNF se han relacionado esporádicamente con cuadros de desmielinización, aunque reversibles tras retirar el tratamiento. Es por esto que ante cualquier síntoma neurológico en un niño con pars planitis en tratamiento con anti-TNF debe realizarse una resonancia magnética nuclear para descartar la aparición de placas de desmielinización que obligarían a discontinuar el tratamiento. Aún no existen estudios prospectivos para establecer la utilidad de estos fármacos administrados de forma intravítrea, pero sí se ha establecido un perfil de seguridad bastante bueno9.
La cirugía ha jugado un papel importante para el tratamiento de las pars planitis en los últimos 30 años. La crioterapia de retina periférica y pars plana inferior fue durante unos años un tratamiento prometedor10, aunque en estudios posteriores se ha evidenciado un mayor riesgo de desprendimiento traccional y regmatógeno en pacientes tratados con esta técnica. En los últimos años varios trabajos han encontrado una muy buena respuesta de la uveítis intermedia del adulto11,12 y de la pars planitis pediátrica13 a la Vitrectomía pars plana + endofotocoagulación de retina periférica inferior, con mejoría significativa de la agudeza visual, del edema macular quístico y una disminución persistente del grado de inflamación. Aun así se han de considerar los riesgos de la cirugía (desprendimiento de retina regmatógeno, hipotonía persistente…) así como la posible aparición de catarata post vitrectomía, especialmente precoz en niños tratados previamente con inyecciones perioculares de corticosteroides, con las connotaciones ya comentadas.
La ausencia de estudios comparativos entre las diferentes terapias no permite en la actualidad establecer la escalera terapéutica ideal en la pars planitis pediátrica. Es necesario individualizar en cada caso dependiendo de la edad del niño, de la uni o bilateralidad de la inflamación, de la existencia o no de ambliopía, etc., previo a decidir entre terapia inmunosupresora o cirugía. El hecho de que en un gran número de estos pacientes el grado de inflamación disminuye entre 5-10 años después del diagnóstico de la enfermedad (generalmente relacionado con la pubertad) ha de hacer considerar el tratamiento con menor riesgo de efectos secundarios definitivos sistémicos y oculares.
Bibliografía
- Douglas AJ, Nussenblatt RB, Rosenbaum JT. Standardization of Uveitis Nomenclature for Reporting Clinical Data. Results of the First International Workshop. American Journal of Ophthalmology. 2005;140(3):509-16. www.ncbi.nlm.nih.gov/pubmed/16196117.
- Gritz DC, Wong IG. Incidence and prevalence of uveitis in Northern California; the Northern California Epidemiology of Uveitis Study. Ophthalmology. 2004;111(3):491-5003.
- Mark DJ, Pulido JS, Herman DC, Diehl N, Hodge D. Pars planitis: a 20-year Study of Incidence, Clinical Features, and Outcomes. American Journal of Ophthalmology. 2007;144(6):812-7. doi:10.1016/j.ajo.2007.08.023. /www.ncbi.nlm.nih.gov/pubmed/18036872.
- Mantrana-Bermejo ME, Rueda-Rueda T, Bernabeu-Wittel J, González-Escribano F, García-Hernández F, Sánchez-Román J. Clinical and epidemiological features and HLA association in patients with pars planitis. Med Clin (Barc). 2010;135(5):205-8. doi:10.1016/j.medcli.2010.02.029
- Pederson JE, Kenyon KR, Green WR, Maumenee AE. Pathology of Pars planitis. American Journal of Ophthalmology. 1978;86(6):762-74. www.ncbi.nlm.nih.gov/pubmed/569977.
- Català-Mora J, Parareda-Salles A, Vicuña-Muñoz CG, Medina-Zurinaga M, Prat-Bartomeu J. Uveitis Masquerade Syndrome as a Presenting Form of Diffuse Retinoblastoma. Archivos de la Sociedad Española de Oftalmología. 2009;84(9):477-80. www.ncbi.nlm.nih.gov/pubmed/19809928.
- Prieto JF, Dios E, Gutierrez JM, Mayo A, Calonge M, Herreras JM. Pars Planitis: Epidemiology, Treatment, and Association with Multiple Sclerosis. Ocular Immunology and Inflammation 2001;9 (2):93-102. www.ncbi.nlm.nih.gov/pubmed/11449325.
- Ethan SS, Sharma S, Hinchcliffe A, Dick AD, Ramanan AV. Use of Adalimumab in Refractory Non-infectious Childhood Chronic Uveitis: Efficacy in Ocular Disease-a Case Cohort Interventional Study. Rheumatology (Oxford, England) 2012;(17):1-5. doi:10.1093/rheumatology/kes212. www.ncbi.nlm.nih.gov/pubmed/22923752.
- Steven Y, Albini TA, Moshfeghi AA, Nussenblatt RB. Uveitis, the Comparison of Age-Related Macular Degeneration Treatments Trials (CATT), and Intravitreal Biologics for Ocular Inflammation. American Journal of Ophthalmology. 2012;154(3):429-35.e2. doi:10.1016/j.ajo.2012.05.011. www.ncbi.nlm.nih.gov/pubmed/22898344.
- Devenyi RG, Mieler WF, Lambrou FH, Will BR, Aaberg TM. Cryopexy of the Vitreous Base in the Management of Peripheral Uveitis. American Journal of Ophthalmology. 1988;106(2):135-8. www.ncbi.nlm.nih.gov/pubmed/3400755.
- Molina-Prat N, Adán AM, Mesquida M, Pelegrini L, Rey A, Alvarez G. Vitrectomy Surgery for the Treatment of the Vitreo-retinal Complications of the Pars Planitis. Archivos de la Sociedad Española de Oftalmología. 2010;85(10):333-6. doi:10.1016/j.oftal.2010.07.003. www.ncbi.nlm.nih.gov/pubmed/21168058.
- Quinones K, Choi JY, Yilmaz T, Kafkala C, Letko E, Foster CS. Pars Plana Vitrectomy Versus Immunomodulatory Therapy for Intermediate Uveitis: a Prospective, Randomized Pilot Study. Ocular Immunology and Inflammation 2010;18(5):411-7. doi:10.3109/09273948.2010.501132. www.ncbi.nlm.nih.gov/pubmed/20735289.
- Figueroa MS, Noval S, Contreras I, Arruabarrena C, García-Pérez JL, Sales M, Gil-Cazorla R. Pars Plana Vitrectomy as Anti-inflammatory Therapy for Intermediate Uveitis in Children. Archivos de la Sociedad Española de Oftalmología. 2010;85(12):390-4. doi:10.1016/j.oftal.2010.10.004. www.ncbi.nlm.nih.gov/pubmed/21354506.

