Volumen 22 - Número 2 - Abril-Junio 2014
Curva de aprendizaje de queratoplastia endotelial mediante DSAEK con tejido pre-cortado
J. Torras Sanvicens1, J. Matas2, N. Mendieta3
1Médico adjunto. Hospital Clinic Barcelona.
2Médico residente. Hospital Clinic Barcelona.
3Médico residente. Hospital Universitario de Burgos.
2Médico residente. Hospital Clinic Barcelona.
3Médico residente. Hospital Universitario de Burgos.
CORRESPONDENCIA
Josep Torras Sanvicens
E-mail: jts29206@gmail.com
E-mail: jts29206@gmail.com
RESUMEN
Presentamos los dos primeros años de experiencia clínica de un cirujano (JTS) en la realización de DSAEK (Descemet Stripping Automated Endothelial Keratoplasty) en el Institut Clínic de Oftalmologia (ICOF), Universitat de Barcelona (UB), mediante el uso de tejido corneal pre-cortado subministrado por el BST-TSF (Banc de Sang i Teixits-Transplant Services Foundation).
Durante el período 2012-2013, el cirujano JTS ha realizado sus primeras 17 intervenciones de DSAEK con tejido pre-cortado (pre-cut DSAEK). Las únicas complicaciones han sido un caso de fallo endotelial primario, una dislocación del injerto y una trepanación irregular de la lamela, que fueron resueltas con recambio de injerto, reinyección de aire y observación, respectivamente. Tras la oportuna resolución de los mismos, el 100% de los pacientes han obtenido una A.V. igual o superior a la previa.
Consideramos pues que es una técnica eficaz y segura aún para cirujanos que se inician en este procedimiento.
Durante el período 2012-2013, el cirujano JTS ha realizado sus primeras 17 intervenciones de DSAEK con tejido pre-cortado (pre-cut DSAEK). Las únicas complicaciones han sido un caso de fallo endotelial primario, una dislocación del injerto y una trepanación irregular de la lamela, que fueron resueltas con recambio de injerto, reinyección de aire y observación, respectivamente. Tras la oportuna resolución de los mismos, el 100% de los pacientes han obtenido una A.V. igual o superior a la previa.
Consideramos pues que es una técnica eficaz y segura aún para cirujanos que se inician en este procedimiento.
RESUM
Presentem els dos primers anys d’experiencia clínica d’un cirurgià (JTS) en la realització de DSAEK (Descemet Stripping Automated Endothelial Keratoplasty) en l’Institut Clínic d’Oftalmología (ICOF), Universitat de Barcelona (UB), mitjançant l’ús de teixit corneal pre-tallat subministrat pel BST-TSF (Banc de Sang i Teixits-Transplant Services Foundation).
Durant el període 2012-2013, el cirurgià JTS ha realitzat les seves primeres 17 intervencions de DSAEK amb teixit pre-tallat. Les úniques complicacions han estat un cas de fracàs endotelial primari, una dislocació de l’injert i una trepanació irregular de la lamela, que foren solventades amb recanvi d’injert, reinjecció d’aire i observació, respectivament. Després d’una oportuna ressolució dels mateixos, el 100% dels pacients han obtingut una A.V. igual o superior a la prèvia.
Considerem doncs que és una tècnica eficaç i segura inclús per a cirurgians que s’inicien en aquest procediment.
Durant el període 2012-2013, el cirurgià JTS ha realitzat les seves primeres 17 intervencions de DSAEK amb teixit pre-tallat. Les úniques complicacions han estat un cas de fracàs endotelial primari, una dislocació de l’injert i una trepanació irregular de la lamela, que foren solventades amb recanvi d’injert, reinjecció d’aire i observació, respectivament. Després d’una oportuna ressolució dels mateixos, el 100% dels pacients han obtingut una A.V. igual o superior a la prèvia.
Considerem doncs que és una tècnica eficaç i segura inclús per a cirurgians que s’inicien en aquest procediment.
ABSTRACT
To describe the first 2-years of clinical experience of a surgeon (JTS) in DSAEK (Descemet Stripping Automated Endothelial Keratoplasty) procedure in Institut Clinic d’Oftalmología (ICOF), Universitat de Barcelona (UB), using pre-cut corneal graft subministrated by BST-TSF (Banc de Sang i Teixits-Transplant Services Foundation).
During the period 2012-2013, the surgeon JTS has performed his first 17th DSAEK procedures using pre-cut graft. The only complications have been one case of primary endothelial failure, graft dislocation and an irregular trephination of the lamela, which were solved by graft exchange, air reinjection and observation, respectively. After an optimal resolution, 100% of the patients obtained an equal or superior visual acuity in comparison of the previous one.
As far as we are concerned, this is an efficient and safe procedure even in surgeons who are beginning with this performance.
During the period 2012-2013, the surgeon JTS has performed his first 17th DSAEK procedures using pre-cut graft. The only complications have been one case of primary endothelial failure, graft dislocation and an irregular trephination of the lamela, which were solved by graft exchange, air reinjection and observation, respectively. After an optimal resolution, 100% of the patients obtained an equal or superior visual acuity in comparison of the previous one.
As far as we are concerned, this is an efficient and safe procedure even in surgeons who are beginning with this performance.
Introducción
Durante la última década, la queratoplastia lamelar endotelial ha desplazado progresivamente a la queratoplastia penetrante en el tratamiento de de la queratopatía bullosa pseudofáquica y la distrofia endotelial de Fuchs1-3.La utilización de los microqueratomos automáticos ha permitido la obtención de cortes lamelares más homogéneos y reproducibles en las córnea donantes popularizando la técnica DSAEK (Descemet Stripping Automated Keratoplasty) como la más utilizada en este tipo de trasplante endotelial4-6.
Es cierto que últimamente está ganando popularidad el trasplante selectivo de endotelio y membrana de Descemet (Descemet Membrane Endothelial keratoplasty, DMEK) por la mayor ganancia visual potencial, aunque en contrapartida es una técnica con una curva de aprendizaje mayor y con un indice de complicaciones mayor tanto en la obtención del tejido donante como en la implantación lo que supone un desaprovechamiento de tejido viable. Por ello también la técnica DSAEK ha evolucionado a obtener lamelas más finas para mejorar el resultado visual de los pacientes y sin aumentar demasiado el número de complicaciones (ultra-thin DSAEK)1.
La preparación previa de la córnea donante para DSAEK y ultrathin-DSAEK en el banco de tejidos (PCT: pre-cut tissue) permite al cirujano centrarse únicamente en la inserción del lentículo, ahorrándose tiempo quirugico además de evitar los riesgos de un eventual problema en la realización del corte7.
Material y métodos
En el Hospital Clínic de Barcelona hemos utilizado ininterrumpidamente PCT procedente del banco de tejidos TSF-BST (Transplant Services Foundation-Banc Sang i Teixits, Sant Boi del Llobregat, Barcelona) desde Enero de 2012 para la realización de los procedimientos DSAEK (Figura 1).
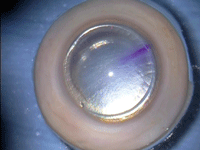
Figura 1. Presentación de una córnea donante precortada (PCT). A menudo es visible la marca de recolocación de la lamela anterior. Se puede medir el diámetro del corte.
En el TSF-BST se preparan los lentículos para DSAEK a partir de botones corneo-esclerales conservados en hipotermia (4 ºC) o en cultivo corneal (37 ºC). Esta preparación se realiza 24-48 h antes de la fecha programada para la cirugía mediante el sistema de corte Gebauer SLc (Gebauer Medizintechnik GmbH, Neuhausen, Germany) consistente en una cámara anterior artificial presurizada mediante una columna de suero fisiológico/BSS (Balanced Salt Solution) a 90 cm, y un microqueratomo eléctrico automático que no necesita sujeción por parte del técnico de banco (hands-free). Desde Enero 2012 hasta Febrero 2013 se utilizaron cabezales desechables de 350-400 micras para consecución de lamelas de 150-200 micras de grosor (standard PCT) mientras que a partir de Febrero 2013 se utilizaron cabezales desechables de 450-500-550-600 micras para conseguir lamelas de alrededor de 100 micras en todos los casos (ultrathin PCT) según datos presentados en XXVI Annual Meeting European Eye Bank Association (24-25 January 2014, Lausanne, Switzerland) sobre un total de 106 córneas cortadas para DSAEK (56 standard PCT y 50 ultrathin PCT)7.
Hemos revisado retrospectivamente los primeros 17 casos realizados por el mismo cirujano (JTS) entre Enero 2012 hasta Diciembre de 2013 constituyendo su curva de aprendizaje.
La técnica quirúgica en todos los casos ha consistido en los siguientes pasos quirurgicos:
- Preparación del tejido donante (PCT): medir y comprobar la calidad del corte lamelar, realizar una corona de marcas en el borde interno del corte y hacer una marca de orientación (normalmente una S) en la cara estromal de la lamela posterior (Figura 2). La corona de marcas sirve para centrar en el bloque del punch a la lamela posterior y centrar la trepanación (Figura 3). Los diámetros más utilizados son 8.25-8.50 mm.

Figura 2. Una vez separada la lamela anterior, marcamos el borde del corte con puntos de tinta, así como un marcaje de orientación (S) en el lado estromal de la córnea posterior.

Figura 3. Las marcas permiten un buen centrado en el punch. En este caso vemos que la corona de marcas está más cerca de uno de los cuatro puntos del bloque del punch, lo cual indica que debe desplazarse el tejido para que la corona quede equidistante de los cuatro puntos.
- Inserción del PCT en el receptor. El primer paso consiste en una descemetorrhexis de 8.5-9.0 mm, previa realización de una facoemulsificación de cristalino e implante de LIO en ojos fáquicos (Figura 4). Además siempre se ha realizado una iridotomía a las 6 h con vitrectomo si no estaba previamente hecha con láser YAG. La lamela endotelial se ha insertado tirando de ella desde una paracentesis contralateral (técnica de pull-through) (Figura 5). La incisión principal se ha practicado de 5 mm de longitud para no comprimir demasiado el tejido a su paso. La lamela se ha depositado en el insertador de Busin (Figura 6) y la pinza de Tan se ha usado para tirar de ella. Se rellena la cámara con el 90-100% de aire y si a los 20 minutos aproximadamente de reposo en decúbito supino se observa un pequeño menisco de acuoso al poner el paciente en bipedestación no se extrae ninguna cantidad de aire de la cámara anterior (Figura 7).
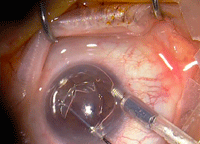
Figura 4. En el ojo receptor se debe desgarrar la Descemet (descemetorrhexis). La mejor visualización se obtiene mediante el relleno de la CA con burbuja de aire.
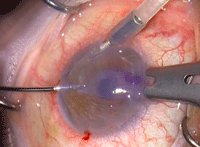
Figura 5. Inserción en la cámara anterior mediante técnica de pull-through. Con la pinza de Tan se tira del tejido desde una paracentesis contralateral.
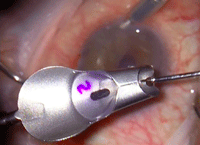
Figura 6. El tejido es insertado dentro del insertador de Busin justo antes de la inserción. Previamente se ha trepanado al diámetro requerido (8.0-8.50 mm).
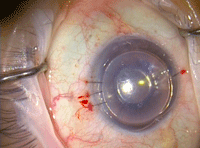
Figura 7. Aspecto final de la cirugía. Se deja la cámara anterior totalmente llena de aire. Con la iridotomía inferior se evita el glaucoma por bloqueo pupilar.
En todos los casos se ha usado un mantenedor de cámara anterior conectado a una columna de BSS o a una infusión de aire, ambas abiertas alternativamente mediante una llave de 3 vías. La infusión de aire ha procedido en la mayoría de los casos de una jeringa de 20 ml controlada por el ayudante que es responsable de los intercambios suero-aire o al revés. También es posible conectar la infusión de aire a un equipo de faco-vitrectomía con control automático de PIO7.
Se han recogido en una base de datos las características de cada caso con la indicación, Agudeza Visual (A.V.) previa y postoperatoria, tiempo de seguimiento y presencia de complicaciones así como si ha existido necesidad de una reintervención.
Se ha valorado la ganacia de A.V. según el número de líneas en optotipos Snellen (escala decimal) de la mejor A.V. conseguida respecto la previa. Ello se ha correlacionado con el tiempo de seguimiento según la fecha de la última visita efectuada al paciente.
Resultados
La indicación para la realización de una DSAEK en los primeros 17 casos intervenidos por el mismo cirujano (JTS) ha sido: 11 casos de Distrofia Endotelial Fuchs (7 con cristalino o catarata que se han operado al mismo tiempo, 5 casos de queratopatía bullosa post-quirúrgica sin Fuchs previo (uno de ellos por LIO en cámara anterior de largo tiempo de evolución) y 1 caso de recambio de lamela endotelial por fracaso primario (Figura 8).
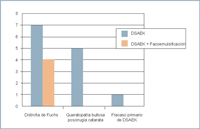
Figura 8. Indicaciones de DSAEK.
El tiempo de seguimiento de los casos ha sido variable desde 1 mes hasta los 20 meses.
La ganancia en líneas de A.V. ha sido de 2 o más líneas en 13 casos, 1 sola línea en 2 casos y la misma A.V en 2 casos. En ningún caso se ha producido pérdida de A.V (Figura 9).

Figura 9. Ganancia en líneas de A.V.
De los 2 casos sin mejoría de la A.V, uno se reintervino debido a una fallo endotelial primario. El otro caso estaba justificado por una coroidosis miópica con afectación macular que sin embargo la cirugía corneal produjo una mejoría cualitativa de su visión, según manifestaba subjetivamente el paciente.
La correlación de los meses de seguimiento respecto la ganancia de A.V muestra un aumento rápido de la A.V. durante los primeros meses y una tendencia a la progresiva mejoría con el paso de los meses aunque estas conclusiones deberían refrendarse con una n mayor y eliminando los casos con bajo potencial visual por otros motivos (Figura 10).
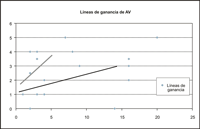
Figura 10. Líneas de ganancia de A.V en correlación al tiempo de seguimiento en meses.
Las complicaciones aparecidas en estos primeros 17 casos fueron (Figura 11):
- Un caso de edema difuso por dislocación de la lamela endotelial que requirió reinyección de aire para solucionarlo. A los 9 meses presenta una A.V. corregida de 0,8.
- Un caso de edema difuso sin dislocación debido a un fallo endotelial primario que requirió recambio de la lamela endotelial a los dos meses. Su A.V a los 8 meses de la segunda DSAEK fue de 0,6 difícil.
- Un caso de trepanación irregular con semiluna engrosada en el borde a pesar de un recorte manual. En este caso persistió el edema más tiempo de lo habitual dado que lamela quedó parcialmente despegada. La A.V. ha mejorado hasta 0.8 tras 7 meses de evolución sin precisar cirugía (Figura 12).
- Dos casos de descentramiento ligero del botón sin otras alteraciones. No creemos que tenga trascendencia óptica.
- Un caso de brida vítrea hasta la incisión principal sin trascendencia visual ni desarrollo de edema macular quístico hasta el momento (Figura 13).
- Dos casos con alguna fibra téxtil o debris en la interfase sin trascendencia patológica (Figura 14).
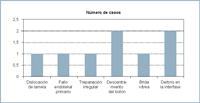
Figura 11. Incidencia de complicaciones intra y postquirúrgicas.
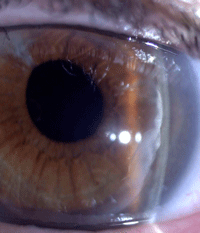
Figura 12. Trepanación irregular con semiluna engrosada en el borde.
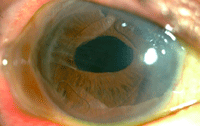
Figura 13. Brida vítrea hasta la incisión principal.
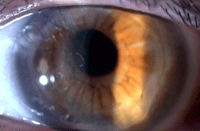
Figura 14. Debris en la interfase.
Discusión
Es conocida la existencia de curvas de aprendizaje en la práctica de todas las técnicas nuevas. Especialmente en el trasplante lamelar endotelial los conceptos técnicos están totalmente alejados de la queratoplastia penetrante tradicional, lo cuál hace que sea susceptible de mayores dificultades para el cirujano de córnea.De todas formas con la mayor experiencia en una técnica determinada por parte de la comunidad médica y con el hecho de compartir experiencias en congresos y reuniones, se produce una mayor prevención de las posibles complicaciones por parte de los cirujanos que van incorporándose a estas técnicas, suavizándose dicha curva. Así sucedió, por ejemplo, en el paso de la cirugía extracapsular de la catarata a la facoemulsificación. Los residentes actuales tienen una curva de aprendizaje más suave que la que tuvieron en su día los cirujanos de la extracapsular.
En nuestra experiencia y analizando los 17 primeros casos, como vemos, la incidencia de complicaciones ha sido baja, a destacar una sola dislocación que ha requerido reinyección de aire y un solo caso de fallo primario del injerto que ha requerido nuevo trasplante endotelial. El resto de complicaciones descritas son poco trascendentes y en ningún caso atribuibles a la curva de aprendizaje. El caso de fallo endotelial primario tampoco es atribuible a la curva de aprendizaje, en cuanto a que la inserción se produjo de forma totalmente atraumática y con menos manipulación que otros casos sin fallo endotelial, como por ejemplo en el caso de la trepanación irregular con engrosamiento del borde.
A destacar también la ausencia de ningún caso de glaucoma agudo por bloqueo pupilar en el postoperatorio inmediato, lo cual es atribuible a la realización de una iridotomía a las 6h en todos los casos. Tampoco ha sido necesaria la realización de una queratoplastia penetrante en ninguno de estos pacientes.
La A.V ha mejorado en la mayoría de los casos excepto en un caso con maculopatía miópica. Subjetivamente, incluso en este caso se ha producido una mejoría al eliminarse las fluctuaciones de A.V. propias de la Distrofia Endotelial de Fuchs. La mejoría de la A.V. se produce ya en los primeros meses y sigue mejorando en los siguientes 8-10 meses.
Sin embargo, se ha apreciado una alta variabilidad en la recuperación visual, incluso en casos con el mismo potencial visual, lo cuál es difícil de atribuir a factores concretos, aunque quizás la respuesta esté en la calidad del corte, el grosor de la lamela y el grado de haze/fibrosis de la córnea receptora.
En cuanto a la relación entre la ganancia de la AV con el grosor de la lamela no se ha podido establecer ninguna correlación aunque la impresión clínica es que el número de casos con mayor recuperación visual se ha incrementado con el uso del ultrathin PCT. De todas formas hay que considerar que la manipulación del lentículo más fino al ser más dificultoso puede aumentar la incidencia de fallos endoteliales primarios.
El tejido precortado ha cumplido las expectativas de la información técnica subministrada por el banco y solo en el caso del fallo endotelial primario parece tener alguna responsabilidad. Una vez implantadas las lamelas el grosor se ha corroborado mediante Tomografía de Coherencia óptica (OCT) (Figura 15). El diámetro del área precortada es de 9 mm de diámetro o más en todos los casos. Por tanto se debe trepanar con un diámetro inferior para no incluir el borde y por tanto no obtener una lamela con un borde periférico de espesor completo.
En el caso de la trepanación irregular la responsabilidad tiene que ser exclusivamente del cirujano en cuanto a que el centraje de la lamela posterior es realizado por él.
Figura 15. OCT DSAEK vs Ultrathin DSAEK. Mediante el OCT spectral domain usado habitualmente en polo posterior somos capaces de discernir con detalle la interfase y el grosor de de la córnea donante y recptora. Apreciamos claramente que con los nuevos cabezales se obtienen lamelas posteriores de menos de 100µ (Figura 15a), mientras que en los primeros casos las lamelas tenían un grosor superior a las 150µ [(Fgura 15b).
Conclusiones
La curva de aprendizaje de la DSAEK no está exenta de complicaciones. Sin embargo el relleno casi por completo de aire de la cámara anterior ha permitido tener solamente una dislocación (1/17) y la presencia de una iridotomía inferior ha evitado el temible glaucoma agudo postoperatorio (0/17).Si además tenemos en cuenta la mejoría subjetiva y objetiva de la A.V en estos pacientes, hace que sea una técnica segura incluso para cirujanos principiantes.
La utilización de tejido precortado de banco (PCT) ha permitido una mejor optimización del tiempo quirúrgico sin incrementar el número de complicaciones.
Bibliografía
- Taravella MJ, Shah V, Davidson R. Ultrathin DSAEK. Int Ophthalmol Clin. 2013;53(2):21-30
- Nanavaty MA, Wang X, Shortt AJ. Endothelial keratoplasty versus penetrating keratoplasty for Fuchs endothelial dystrophy. Cochrane Database Syst Rev. 2014;14;2.
- Tan DT, Dart JK, Holland EJ, Kinoshita S. Corneal transplantation. Lancet. 2012 May 5;379(9827):1749-61.
- Wisse RP, Achterberg JA, Van der Lelij A. DSAEK: practical approach to choose the microkeratome head on the basis of donor cornea pachymetry. Cornea. 2014;33(3):230-4.
- Price MO, Price FW Jr. Endothelial keratoplasty - a review. Clin Experiment Ophthalmol. 2010;38(2):128-40.
- Rajan MS. Surgical strategies to improve visual outcomes in corneal transplantation. Eye (Lond). 2014;28(2):196-201.
- Otero N, Agustí E, Martínez E, et al. Ultra-thin lamella in one step using Gebauer SLC microkeratome system. Oral presentation. Abstract book. XXVI Annual Meeting European Eye Bank Association. Laussane, January 2014. Page 33.
